Nelle forme ad alto rischio di evolvere in mieloma multiplo, l'utilizzo di daratumumab è in grado di frenare la progressione. I risultati presentati al congresso ASH
Fermare la progressione da mieloma indolente a mieloma multiplo è possibile. Uno studio presentato al recente congresso dell'American Society of Hematology (ASH) ha dimostrato che l'utilizzo di daratumumab -un anticorpo monoclonale- è in grado di ridurre notevolmente le probabilità che questa condizione possa evolvere nel vero e proprio tumore del sangue.
MIELOMA INDOLENTE E MIELOMA MULTIPLO: LE DIFFERENZE
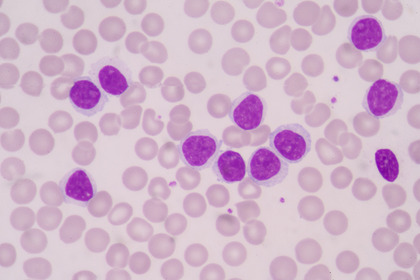
Ogni anno in Italia, secondo i dati dell'Associazione Italiana di Oncologia Medica, vengono diagnosticati circa 5.800 nuovi casi di mieloma multiplo. Questa patologia rappresenta circa il 10% dei tumori del sangue. Ad essere "impazzite" sono le cosiddette plasmacellule, particolari componenti del sistema immunitario. La loro crescita incontrollata mette progressivamente fuori uso il midollo osseo. Il risultato finale è una riduzione dei globuli rossi, delle piastrine e dei componenti del sistema immunitario. Più diffuso nel sesso maschile e al di sopra dei 65 anni, il mieloma multiplo è un tumore che può originare da una condizione chiamata "mieloma indolente". Lo smoldering myeloma -questo il termine tecnico utilizzato dagli addetti ai lavori- non è altro che una condizione precedente al mieloma multiplo. Ad oggi si calcola che circa la metà dei pazienti con mieloma indolente evolva verso il mieloma multplo nel giro di 5 anni.
FERMARE LA PROGRESSIONE
Ma la progressione verso il mieloma multiplo non è per tutti uguale. Esistono situazioni ad alto rischio ed altre a basso rischio dipendente dalla quantità delle plasmacellule circolanti. Sino ad oggi lo standard di cura per i casi non ad alto rischio prevedeva la sorveglianza attiva: un prelievo con cadenza variabile per monitorare l'eventuale evoluzione da mieloma indolente a mieloma multiplo. Ma la situazione non cambia nemmeno per i casi ad alto rischio. Nella pratica clinica infatti non c'è mai stata una indicazione chiara su come intervenire. L'unica opzione sperimentata con successo ma che ha trovato poca diffusione per via degli effetti collaterali è la combinazione di lenalidomide più desametasone. Fortunatamente da diversi anni sono allo studio nuovi farmaci con l'obiettivo di provare a fermare la progressione della malattia. Ora i dati cominciano a farsi solidi.
I RISULTATI DELLO STUDIO
Uno dei farmaci che potrebbe presto cambiare lo scenario nel trattamento delle forme ad alto rischio è daratumumab, un anticorpo monoclonale diretto contro il CD38, una proteina altamente espressa sulla superficie delle plasmacellule. Il farmaco è oggi già approvato per i casi di mieloma multiplo conclamati. Ad ASH sono stati presentati i dati del trial clinico AQUILA su 390 pazienti con smoldering myeloma ad alto rischio: un gruppo di pazienti ha ricevuto daratumumab (già usato nei casi di mieloma multiplo conclamato) per 3 anni, l'altro è stato monitorato come da linee guida. Dalle analisi a 5 anni di osservazione dall'inizio del trattamento, il 63,1% dei pazienti che hanno assunto l'anticopo non ha sviluppato mieloma attivo, contro il 40,8% nel gruppo di controllo.
CAMBIA LA PRATICA CLINICA?
Quanto ottenuto dimostra per la seconda volta come sia possibile fermare la progressione della malattia. Ma la grande novità riguarda gli effetti collaterali: la progressione verso il mieloma multiplo è stata ritardata senza impattare in maniera significativa sulla qualità della vita dei pazienti. Un risultato importante se si considera invece la tossicità dovuta alla combinazione di lenalidomide e desametasone utilizzata in alcuni casi. Non è un caso che Johnson & Johnson, l'azienda produttrice del farmaco, abbia annunciato di aver presentato i dati dello studio alla Food and Drug Administration (FDA) e all'Agenzia Europea per i Medicinali (EMA) per ottenere l'approvazione all'utilizzo del farmaco nei casi di mieloma indolente.

Daniele Banfi
Giornalista professionista del Magazine di Fondazione Umberto Veronesi dal 2011. Laureato in Biologia presso l'Università Bicocca di Milano - con specializzazione in Genetica conseguita presso l'Università Diderot di Parigi - ha un master in Comunicazione della Scienza ottenuto presso l'Università La Sapienza di Roma. In questi anni ha seguito i principali congressi mondiali di medicina (ASCO, ESMO, EASL, AASLD, CROI, ESC, ADA, EASD, EHA). Tra le tante tematiche approfondite ha raccontato l’avvento dell’immunoterapia quale nuova modalità per la cura del cancro, la nascita dei nuovi antivirali contro il virus dell’epatite C, la rivoluzione dei trattamenti per l’ictus tramite la chirurgia endovascolare e la nascita delle nuove terapie a lunga durata d’azione per HIV. Dal 2020 ha inoltre contribuito al racconto della pandemia Covid-19 approfondendo in particolare l'iter che ha portato allo sviluppo dei vaccini a mRNA. Collabora con diverse testate nazionali.