Per scegliere la tecnica di procreazione medicalmente assistita più efficace occorre conoscere le cause che ostacolano il concepimento naturale

«Dottore, qual è la tecnica a suo parere più adatta ed efficace?». Forse ogni ginecologo, almeno una volta nella vita, si è sentito rivolgere la fatidica domanda da una coppia alla ricerca della soluzione per avere un figlio. Non esiste, in realtà, una metodica di procreazione medicalmente assistita universalmente valida. La scelta di quella più congeniale dipende dalle caratteristiche della coppia e della causa di infertilità.
INSEMINAZIONE INTRAUTERINA
È la più semplice tra le tecniche di procreazione medicalmente assistita. Prevede l’introduzione del seme maschile nell’utero contemporaneamente al monitoraggio dell’ovulazione della donna, per favorire l’incontro spontaneo nel corpo femminile dei due gameti. La metodica, tra le prime a essere utilizzate, è consigliata in caso di sterilità inspiegata, alterazione moderata di alcuni parametri del liquido seminale, fattori cervicali o impedimenti all'atto sessuale. Può essere attuata su ciclo spontaneo o con una induzione dell'ovulazione. «L’ovulazione è indotta attraverso la somministrazione di gonadotropine ricombinanti a partire dal secondo-terzo giorno del ciclo mestruale - spiega Eleonora Porcu, responsabile della struttura di infertilità e procreazione medicalmente assistita al policlinico Sant'Orsola di Bologna -. Il liquido seminale del marito, precedentemente esaminato e sottoposto a selezione, viene rilasciato all’interno dell’utero della partner tramite un catetere sottile che viene inserito attraverso la cervice uterina».
FIVET
L’acronimo sta per: fecondazione in vitro e trasferimento dell'embrione, grazie a cui Robert Geoffrey Edwards ha ottenuto il Premio Nobel per la Medicina nel 2010. Questa tecnica prevede una stimolazione farmacologica dell’ovaio al fine di produrre più ovociti. «In questo modo - prosegue Porcu - si supera il meccanismo fisiologico tramite il quale in un ciclo mestruale si verifica lo sviluppo di un solo follicolo dominante. Così si riesce ad avere a disposizione un numero più elevato di ovociti maturi utilizzabili per la fecondazione in vitro». Gli ovociti prelevati chirurgicamente vengono messi in coltura con un numero molto alto di spermatozoi: compreso tra dieci e centomila unità. La fecondazione e il successivo sviluppo dell’oocita fecondato è un processo delicato che avviene su alcune piastre speciali, su terreni di coltura che assicurano il giusto nutrimento alle cellule che porteranno alla formazione dell’embrione. Una volta formatosi, l’embrione viene impiantato nell’utero nelle 72 ore successive alla fecondazione. In questi casi è inoltre possibile eseguire la diagnosi genetica preimpianto: una biopsia sull’embrione, effettuata tre giorni dopo il concepimento, permette di identificare la presenza di malattie genetiche o di alterazioni cromosomiche in fasi molto precoci di sviluppo, prima dell’impianto in utero.
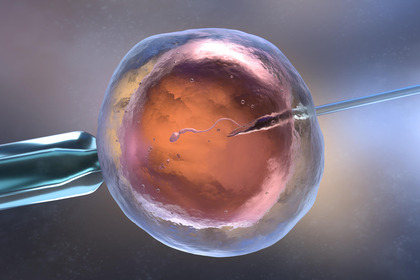
ICSI
In alcuni casi la fecondazione in vitro avviene iniettando lo spermatozoo selezionato nel citoplasma dell'ovocita. La tecnica, chiamata ICSI (iniezione intracitoplasmatica dello spermatozoo) è utile in caso di grave infertilità maschile, ridotto numero di ovociti o utilizzo di gameti (ovociti e spermatozoi) congelati.
CRIOCONSERVAZIONE
I risultati ottenuti negli ultimi anni hanno permesso che la tecnica fosse maggiormente utilizzata, alla luce dei riscontri ottenuti in termini di sicurezza. E' possibile congelare gameti (ovociti e spermatozoi) e embrioni. La crioconservazione dei gameti è utile, fra l'altro, per chi deve affrontare terapie mediche che compromettono la fertilità, come alcune cure anticancro. Gli ovociti possono essere crioconservati tramite due metodiche: il congelamento lento e la vitrificazione. Il congelamento lento prevede una discesa lenta e controllata della temperatura e l’utilizzo di protettori che consentono di ridurre al minimo i danni prodotti dalla formazione di ghiaccio intracellulare. La vitrificazione è caratterizzata dal raggiungimento di uno stato quasi vitreo e dal completo annullamento della formazione di ghiaccio intracellulare mediante l’utilizzo di elevate velocità di raffreddamento (da 15 a 30mila gradi per minuto).
La legge 40 vietava la crioconservazione di embrioni (prevede l'obbligo di trasferire in utero tutti gli embrioni prodotti, in numero massimo di 3), ma una sentenza della Corte Costituzionale nel 2009 ha rimosso il divieto e aperto ai centri la possibilità di ricorrere a questa procedura. Il congelamento può riguardare tutti gli embrioni prodotti oppure quelli in sovrannumero.

Fabio Di Todaro
Giornalista professionista, lavora come redattore per la Fondazione Umberto Veronesi dal 2013. Laureato all’Università Statale di Milano in scienze biologiche, con indirizzo biologia della nutrizione, è in possesso di un master in giornalismo a stampa, radiotelevisivo e multimediale (Università Cattolica). Messe alle spalle alcune esperienze radiotelevisive, attualmente collabora anche con diverse testate nazionali ed è membro dell'Unione Giornalisti Italiani Scientifici (Ugis).