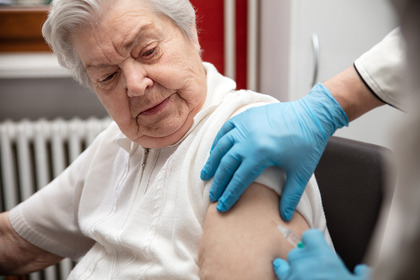
Il richiamo, in vista della stagione invernale, è indicato negli anziani e nei più fragili. Può essere somministrato in contemporanea al vaccino per l'influenza

Nessun obbligo ma una raccomandazione a vaccinarsi. La circolare del Ministero della Salute relativa alla vaccinazione anti Covid-19 del prossimo autunno-inverno parla chiaro: il richiamo è indicato per gli over-60, nelle persone ad elevata fragilità dove il virus può rappresentare un fattore di rischio per l'aggravarsi di patologie concomitanti e familiari, conviventi e caregiver di persone con gravi fragilità.
IL VIRUS ESISTE ANCORA?
Il 5 maggio scorso l'Organizzazione Mondiale della Sanità ha ufficialmente dichiarato la fine dell'emergenza sanitaria. Oggi, nonostante il virus sia estremamente più contagioso rispetto alla "versione" originatasi a Wuhan, le "ondate" si sono fatte sempre più contenute. Di fronte ad una popolazione sempre più immunizzata, ovvero in possesso anche parzialmente delle armi per rispondere, l'impatto del virus si è fatto sempre minore. Ciò non significa che il virus non sia più pericoloso: andando a stratificare il rischio a seconda delle fasce di età appare ancora chiara la vulnerabilità negli anziani e nei fragili, proprio come accade con l'influenza stagionale.
CHI DEVE VACCINARSI?
Ecco perché, in considerazione dell'impatto che il virus sta avendo sulle diverse tipologie di persone, il Ministero della Salute ha optato per indicare in quali categorie la vaccinazione è consigliata ed offerta gratuitamente. Qui di seguito un elenco dettagliato:
- Persone a partire dai 60 anni di età
- Ospiti delle strutture per lungodegenti
- Donne gravidanza (qualsiasi trimestre) e nel post-partum comprese coloro che sono in allattamento
- Operatori sanitari e sociosanitari addetti all’assistenza negli ospedali, nel territorio e nelle strutture di lungodegenza; studenti di medicina, delle professioni sanitarie che effettuano tirocini in strutture assistenziali e tutto il personale sanitario e sociosanitario in formazione
- Persone dai 6 mesi ai 59 anni di età compresi, con elevata fragilità, in quanto presentano patologie o condizioni che aumentano il rischio di COVID-19 grave, quali:
1) Malattie croniche a carico dell’apparato respiratorio, inclusa l’asma grave, la displasia broncopolmonare, la fibrosi cistica, la broncopatia cronico ostruttiva (BPCO), la fibrosi polmonare idiopatica, l’ipertensione polmonare, l’embolia polmonare e le malattie respiratorie che necessitino di ossigenoterapia. 2) Malattie dell’apparato cardio-circolatorio (esclusa ipertensione arteriosa isolata), comprese le cardiopatie congenite e acquisite, le malattie coronariche, lo scompenso cardiaco e i pazienti post-shock cardiogeno. 3) Malattie cerebrovascolari. 4) Diabete/altre endocrinopatie severe quali diabete di tipo 1, diabete di tipo 2, morbo di Addison, panipopituitarismo. 5) Malattie neurologiche quali sclerosi laterale amiotrofica e altre malattie del motoneurone, sclerosi multipla, distrofia muscolare, paralisi cerebrali infantili, miastenia gravis, altre malattie neuromuscolari, patologie neurologiche disimmuni e malattie neurodegerative. 6) Obesità (BMI >30). 7) Dialisi o insufficienza renale cronica. 8) Malattie degli organi emopoietici ed emoglobinopatie, quali talassemia major, anemia a cellule falciformi e altre anemie croniche gravi. 9) Patologia oncologica od onco-ematologica in trattamento con farmaci immunosoppressivi, mielosoppressivi, in attesa di trattamento o a meno di 6 mesi dalla sospensione delle cure. 10) Trapianto di organo solido in terapia immunosoppressiva. 11) Trapianto di cellule staminali ematopoietiche (entro 2 anni dal trapianto o in terapia immunosoppressiva per malattia del trapianto contro l’ospite cronica). 12) Attesa di trapianto d’organo. 13) Terapie a base di cellule T esprimenti un Recettore Chimerico Antigenico (cellule CAR-T). 14) Immunodeficienze primitive (es. sindrome di DiGeorge, sindrome di Wiskott-Aldrich, immunodeficienza comune variabile etc.). 15) Immunodeficienze secondarie a trattamento farmacologico (es: terapia corticosteroidea ad alto dosaggio, farmaci immunosoppressori, farmaci biologici con rilevante impatto sulla funzionalità del sistema immunitario etc.). 16) Asplenia anatomica o funzionale, pregressa splenectomia o soggetti con indicazione alla splenectomia in elezione. 17) Infezione da HIV con sindrome da immunodeficienza acquisita (AIDS), o con conta dei linfociti T CD4+.
La vaccinazione può essere comunque richiesta e somministrata a pagamento anche per le categorie che non rientrano nell'elenco.
QUALE VACCINO VIENE SOMMINISTRATO?
A differenza del ciclo primario e del primo richiamo, dove erano disponibili diverse formulazioni, il richiamo per la stagione autunno-inverno 2023/24 verrà effettuato con il vaccino Comirnaty Omicron XBB 1.5. Si tratta di un vaccino a mRNA adattato alla sottovariante Omicron XBB 1.5. A questo, a breve, potrebbe aggiungersi anche il vaccino Nuvaxovid XBB 1.5, approvato dall'Agenzia Europea del Famraco (EMA) il 31 ottobre 2023. A differenza di Comirnaty il prodotto -ora in fase di valutazione da parte di AIFA (Agenzia Italiana del Farmaco)- è un vaccino proteico adiuvato. Utilizzato già come ciclo primario, la speranza è che possa venire approvato a breve per avere un'ulteriore arma nel contrasto a Covid-19. Come ribadito al recente congresso della SITI (Società Italiana di Igiene, Medicina Preventiva e Sanità Pubblica) il vaccino, in virtù della sua formulazione con una matrice adiuvante, potrebbe essere utile soprattutto nelle categorie in cui la risposta del sistema immunitario non è sufficiente. Non solo, alcuni dati sembrerebbero indicare un più lento calo nel numero di anticorpi neutralizzanti, caratteristica che potrebbe essere associata ad una maggiore durata della protezione. Infine, dato da non trascurare, la vaccinazione con Nuvaxovid potrà avvenire in un'unica dose indipendentemente dallo stato vaccinale precedente.
QUANDO CI SI PUÒ VACCINARE?
La vaccinazione di richiamo può essere effettuata a partire da 6 mesi dall'ultima dose. Il Ministero della Salute segnala inoltre che è possibile, in sede di richiamo, procedere in contemporanea alla vaccinazione contro il virus influenzale.
Fonti

Daniele Banfi
Giornalista professionista è redattore del sito della Fondazione Umberto Veronesi dal 2011. Laureato in Biologia presso l'Università Bicocca di Milano - con specializzazione in Genetica conseguita presso l'Università Diderot di Parigi - ha un master in Comunicazione della Scienza ottenuto presso l'Università La Sapienza di Roma. In questi anni ha seguito i principali congressi mondiali di medicina (ASCO, ESMO, EASL, AASLD, CROI, ESC, ADA, EASD, EHA). Tra le tante tematiche approfondite ha raccontato l’avvento dell’immunoterapia quale nuova modalità per la cura del cancro, la nascita dei nuovi antivirali contro il virus dell’epatite C, la rivoluzione dei trattamenti per l’ictus tramite la chirurgia endovascolare e la nascita delle nuove terapie a lunga durata d’azione per HIV. Dal 2020 ha inoltre contribuito al racconto della pandemia Covid-19 approfondendo in particolare l'iter che ha portato allo sviluppo dei vaccini a mRNA. Collabora con diverse testate nazionali.